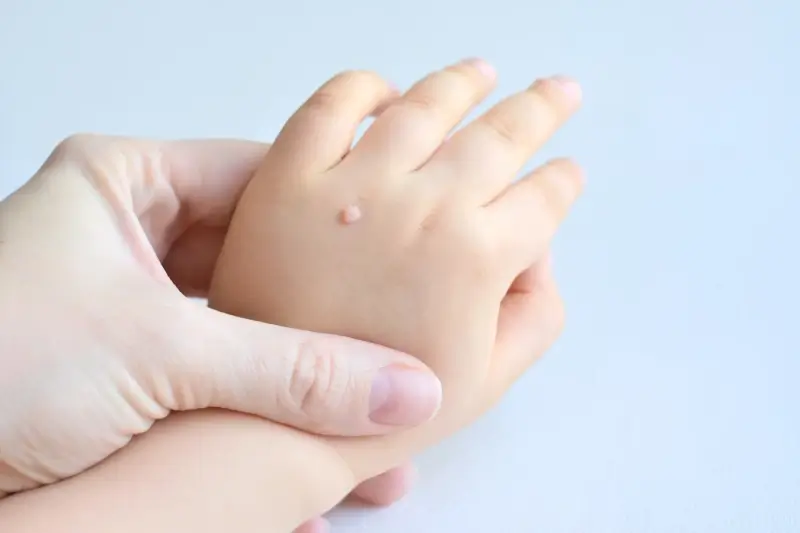
Kurzajki, znane również jako brodawki wirusowe, to powszechne zmiany skórne wywoływane przez zakażenie wirusem brodawczaka ludzkiego (HPV). Wirus ten jest bardzo powszechny i może przenosić się przez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zanieczyszczonymi powierzchniami, takimi jak podłogi w miejscach publicznych, ręczniki czy narzędzia do manicure. Kurzajki mogą pojawić się na każdej części ciała, ale najczęściej lokalizują się na dłoniach, stopach, twarzy i narządach płciowych. Ich wygląd może się różnić w zależności od lokalizacji i typu wirusa HPV, który je spowodował. Mogą być płaskie, gładkie, uniesione, szorstkie, a nawet przypominać kalafior. Charakterystyczną cechą niektórych kurzajek, zwłaszcza tych na stopach, są czarne punkciki – są to zatkane naczynia krwionośne. Ważne jest, aby umieć odróżnić kurzajkę od innych zmian skórnych, takich jak znamiona, brodawki łojotokowe czy nawet zmiany nowotworowe. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze należy skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaleci odpowiednie leczenie.
Rozpoznanie kurzajki często bywa pierwszym krokiem do skutecznego leczenia. Zwykłe kurzajki, które pojawiają się na palcach czy grzbietach dłoni, zazwyczaj mają szorstką, nierówną powierzchnię i mogą być lekko uniesione ponad poziom skóry. Czasami mogą być mylone z odciskami, jednak w przeciwieństwie do odcisków, kurzajki często są bolesne przy ucisku na ich boki, a nie na powierzchnię. Brodawki podeszwowe, zwane też kurzajkami na stopach, są szczególnie uciążliwe. Ze względu na nacisk podczas chodzenia, często rosną do wewnątrz, powodując ból przy staniu i chodzeniu. Mogą być pokryte zrogowaciałą skórą, pod którą kryje się ich charakterystyczna struktura. Płaskie kurzajki, często występujące na twarzy lub nogach, są mniejsze i gładsze w dotyku, mają barwę skóry lub są lekko zaróżowione. Niektóre osoby doświadczają pojawienia się tzw. brodawek nitkowatych, które mają wydłużony, cienki kształt i często występują w okolicy ust, nosa lub na szyi. Niezależnie od typu, kurzajki wywołane przez wirus HPV mają tendencję do nawrotów, co czyni je problemem wymagającym cierpliwości w procesie leczenia. Kluczowe jest właściwe rozpoznanie, aby nie stosować niewłaściwych metod leczenia, które mogą pogorszyć stan lub spowodować rozprzestrzenienie się wirusa.
Kiedy należy udać się po pomoc lekarską w sprawie kurzajek
Chociaż wiele kurzajek można leczyć domowymi sposobami, istnieją sytuacje, w których wizyta u lekarza dermatologa jest absolutnie konieczna. Przede wszystkim, jeśli zauważysz, że zmiana skórna szybko się zmienia, krwawi, boli lub wykazuje oznaki infekcji bakteryjnej, takiej jak zaczerwienienie, obrzęk czy ropna wydzielina, niezwłocznie skontaktuj się z lekarzem. Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, osoby zakażone wirusem HIV lub pacjenci przyjmujący leki immunosupresyjne. U tych osób kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i mogą stanowić większe ryzyko. Również w przypadku, gdy kurzajki pojawiają się w okolicach intymnych lub na twarzy, zaleca się konsultację lekarską. Brodawki płciowe wymagają specjalistycznego leczenia, a ich obecność może być związana z wirusami HPV o wyższym potencjale onkogennym. Ponadto, jeśli kurzajki są liczne, rozprzestrzeniają się szybko lub tradycyjne metody leczenia okazują się nieskuteczne po kilku tygodniach stosowania, warto zasięgnąć porady specjalisty.
Lekarz dermatolog dysponuje szerszym wachlarzem metod terapeutycznych, które mogą być bardziej skuteczne w przypadku uporczywych lub rozległych zmian. Do takich metod należą kriochirurgia (zamrażanie zmian ciekłym azotem), elektrokoagulacja (wypalanie zmian prądem), laseroterapia, a także stosowanie silniejszych preparatów chemicznych, które są dostępne wyłącznie na receptę. Dermatolog może również wykonać biopsję zmiany skórnej, aby potwierdzić diagnozę i wykluczyć inne, poważniejsze schorzenia. Dbanie o higienę osobistą i unikanie drapania czy skubania kurzajek to kolejne ważne wskazówki, które często podkreślają lekarze. Niewłaściwe postępowanie może prowadzić do nadkażeń bakteryjnych, blizn, a także do rozprzestrzeniania się wirusa na inne obszary skóry lub na inne osoby. Dlatego w sytuacjach niepewności diagnostycznej lub braku poprawy po domowym leczeniu, profesjonalna konsultacja jest najlepszym rozwiązaniem.
Skuteczne metody usuwania kurzajek w warunkach domowych
Kolejnym często wykorzystywanym domowym sposobem jest zamrażanie kurzajek za pomocą specjalnych preparatów dostępnych w aptekach. Działają one na podobnej zasadzie jak zabiegi kriochirurgii przeprowadzane przez lekarzy, choć ich skuteczność może być nieco niższa. Preparaty te zawierają mieszankę gazów, która po aplikacji powoduje obniżenie temperatury w miejscu kurzajki, prowadząc do jej zniszczenia. Proces ten może być bolesny i wymaga kilku powtórzeń. Inną, często wspominaną metodą, choć o mniejszym potwierdzeniu naukowym, jest stosowanie okładów z octu jabłkowego, czosnku czy nawet soku z cytryny. Zwolennicy tych metod twierdzą, że działają one antybakteryjnie i antyseptycznie, pomagając osłabić wirusa. Należy jednak pamiętać, że te naturalne metody mogą podrażniać skórę i w przypadku braku efektów lub wystąpienia niepokojących objawów, należy przerwać ich stosowanie i skonsultować się z lekarzem.
Oto lista niektórych domowych metod, które mogą pomóc w walce z kurzajkami:
- Aplikacja preparatów z kwasem salicylowym lub mlekowym.
- Stosowanie domowych zestawów do zamrażania kurzajek.
- Okłady z octu jabłkowego (z zachowaniem ostrożności, by nie podrażnić zdrowej skóry).
- Czosnek przykładany do kurzajki (może działać antybakteryjnie).
- Plastry na kurzajki, które zawierają substancje keratolityczne.
Zapobieganie powstawaniu i rozprzestrzenianiu się kurzajek
Zapobieganie kurzajkom, tak jak w przypadku wielu innych infekcji wirusowych, opiera się przede wszystkim na przestrzeganiu podstawowych zasad higieny i unikaniu kontaktu z wirusem HPV. Wirus ten doskonale czuje się w wilgotnym i ciepłym środowisku, dlatego miejscami o podwyższonym ryzyku zakażenia są baseny, siłownie, szatnie, sauny czy publiczne prysznice. Aby zminimalizować ryzyko, zawsze noś klapki lub specjalne obuwie ochronne w takich miejscach. Unikaj bezpośredniego kontaktu bosej stopy z podłogą. Dbaj o suchość skóry, ponieważ uszkodzona lub wilgotna skóra jest bardziej podatna na wnikanie wirusów. Po skorzystaniu z basenu czy siłowni dokładnie umyj i osusz stopy, a także skórę rąk.
Kolejnym ważnym aspektem jest unikanie dzielenia się przedmiotami osobistego użytku, które mogą mieć kontakt ze skórą. Dotyczy to ręczników, skarpet, obuwia, a także narzędzi do pielęgnacji paznokci. Jeśli masz kurzajki, staraj się nie dotykać ich, a po każdym kontakcie dokładnie umyj ręce. Zapobiega to przenoszeniu wirusa na inne części ciała lub na inne osoby. Warto również wzmacniać swój układ odpornościowy poprzez zdrową dietę, odpowiednią ilość snu i aktywność fizyczną. Silniejszy organizm jest w stanie skuteczniej zwalczać infekcje, w tym te wywoływane przez wirus HPV. W przypadku dzieci, które są szczególnie narażone na zakażenia, edukacja na temat higieny i unikania kontaktu z potencjalnymi źródłami wirusa jest niezwykle ważna.
Dodatkowe wskazówki dotyczące profilaktyki obejmują:
- Regularne mycie rąk, zwłaszcza po powrocie do domu lub po skorzystaniu z miejsc publicznych.
- Natychmiastowe leczenie drobnych skaleczeń i otarć, aby zapobiec wnikaniu wirusów.
- Unikanie obgryzania paznokci i skórek wokół nich, co może prowadzić do powstawania mikrourazów.
- Jeśli masz kurzajki, nie przycinaj ich samodzielnie, aby uniknąć rozprzestrzenienia wirusa.
- W przypadku osób aktywnych seksualnie, szczepienia przeciwko wirusowi HPV mogą stanowić ochronę przed niektórymi typami wirusa, które powodują brodawki płciowe i są związane z ryzykiem rozwoju nowotworów.
Kiedy kurzajki są chorobą przenoszoną drogą płciową
Wirus brodawczaka ludzkiego (HPV) jest przyczyną nie tylko powszechnych kurzajek na skórze, ale również brodawek płciowych, które są chorobą przenoszoną drogą płciową. W tym przypadku wirus przenosi się poprzez kontakt seksualny, w tym stosunek waginalny, analny i oralny, a także przez bliski kontakt skóra do skóry w okolicy narządów płciowych. Brodawki płciowe, zwane kłykcinami kończystymi, mogą pojawić się na zewnętrznych narządach płciowych, w okolicy odbytu, a także wewnątrz pochwy i na szyjce macicy u kobiet. Ich wygląd jest zazwyczaj inny niż tradycyjnych kurzajek – często mają formę miękkich, różowych lub cielistych narośli, które mogą tworzyć skupiska przypominające kalafior. Mogą być płaskie lub lekko uniesione.
Obecność brodawek płciowych jest ważnym sygnałem, który wymaga konsultacji lekarskiej, ponieważ niektóre typy wirusa HPV, które je powodują, są związane ze zwiększonym ryzykiem rozwoju nowotworów, w tym raka szyjki macicy, raka odbytu, raka prącia czy raka gardła. Dlatego tak ważne jest wczesne wykrycie i leczenie. Leczenie brodawek płciowych jest podobne do leczenia innych kurzajek i może obejmować stosowanie preparatów chemicznych, krioterapię, elektrokoagulację lub laseroterapię. Jednak w przypadku brodawek płciowych kluczowe jest również leczenie partnera seksualnego, aby zapobiec ponownemu zakażeniu. Warto również pamiętać, że wirus HPV może być obecny w organizmie nawet wtedy, gdy nie ma widocznych brodawek, co oznacza, że osoba zakażona nadal może przenosić wirusa na partnerów seksualnych.
Szczepienia przeciwko wirusowi HPV są obecnie dostępne i zalecane zarówno dla dziewcząt, jak i chłopców. Szczepienia te chronią przed najbardziej niebezpiecznymi typami wirusa, które odpowiadają za większość przypadków raka szyjki macicy i innych nowotworów związanych z HPV, a także przed typami wirusa powodującymi brodawki płciowe. Regularne badania profilaktyczne, takie jak cytologia u kobiet, są również niezwykle ważne w wykrywaniu zmian przednowotworowych spowodowanych przez wirusa HPV. Dbanie o zdrowie seksualne, stosowanie prezerwatyw (choć nie zapewniają one 100% ochrony przed HPV, ponieważ wirus może znajdować się na skórze niepokrytej prezerwatywą) oraz otwarta komunikacja z partnerem to kluczowe elementy profilaktyki w kontekście chorób przenoszonych drogą płciową wywoływanych przez HPV.
„`

