Kurzajki, znane medycznie jako brodawki, to powszechny problem dermatologiczny, który może dotknąć osoby w każdym wieku. Choć zazwyczaj niegroźne, bywają uciążliwe, bolesne, a także stanowią defekt estetyczny, budząc dyskomfort społeczny. Zrozumienie przyczyn ich powstawania jest kluczowe nie tylko dla profilaktyki, ale również dla skutecznego leczenia. Głównym winowajcą kurzajek jest wirus brodawczaka ludzkiego, popularnie nazywany HPV (Human Papillomavirus). Istnieje ponad sto jego typów, a każdy z nich ma predyspozycje do atakowania różnych obszarów skóry i błon śluzowych, prowadząc do charakterystycznych zmian. Wirus ten jest niezwykle zaraźliwy i może przetrwać poza organizmem, na powierzchniach takich jak podłogi basenów, prysznice publiczne czy ręczniki.
Infekcja HPV następuje poprzez bezpośredni kontakt z zakażoną skórą lub pośrednio, poprzez kontakt z przedmiotami, na których wirus przetrwał. Szczególnie podatne na infekcję są miejsca, gdzie skóra jest uszkodzona – drobne ranki, zadrapania czy pęknięcia naskórka stanowią otwartą drogę dla wirusa. Okres inkubacji wirusa, czyli czas od zakażenia do pojawienia się widocznych kurzajek, może być bardzo zróżnicowany, trwając od kilku tygodni do nawet kilku miesięcy. To sprawia, że często trudno jest jednoznacznie zidentyfikować źródło zakażenia. Układ odpornościowy zdrowej osoby jest w stanie skutecznie zwalczać wirusa, jednak u osób z osłabioną odpornością, na przykład po przebytych chorobach, w trakcie leczenia immunosupresyjnego, lub u dzieci, ryzyko rozwoju kurzajek jest znacznie wyższe.
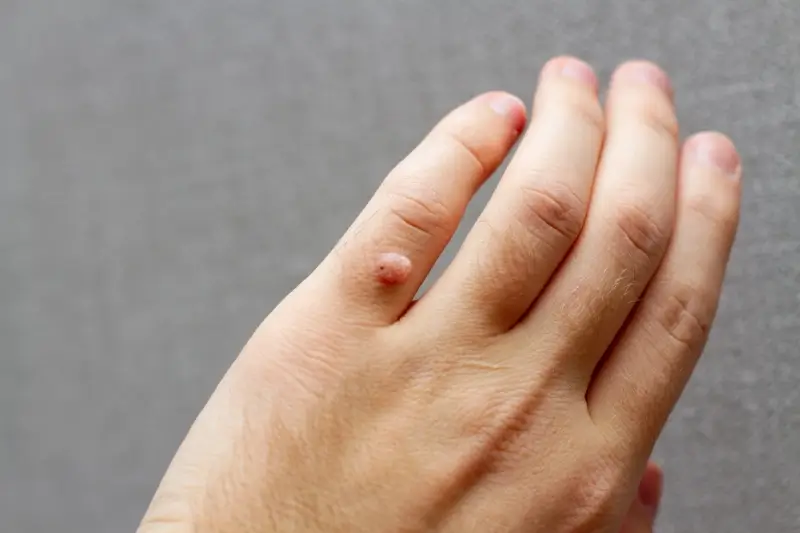
Wirus HPV atakuje komórki naskórka, prowadząc do ich nadmiernego rozrostu i powstania charakterystycznych, guzkowatych zmian. Lokalizacja kurzajek jest bardzo zróżnicowana – mogą pojawić się na dłoniach (brodawki zwykłe), stopach (brodawki podeszwowe, często bolesne z powodu nacisku podczas chodzenia), łokciach, kolanach, a także na twarzy. Niektóre typy HPV mogą powodować powstawanie brodawek płciowych (kłykcin kończystych), które wymagają odrębnego leczenia i diagnostyki.
Jak wirus HPV powoduje powstawanie kurzajek?
Wirus brodawczaka ludzkiego (HPV) jest główną przyczyną powstawania kurzajek. Gdy wirus wniknie do organizmu, zazwyczaj poprzez mikrourazy skóry, jego celem stają się komórki naskórka. HPV posiada specyficzne białka, które pozwalają mu wniknąć do jądra komórkowego i manipulować jego funkcjami. Wirus zaczyna się replikować, czyli namnażać, wykorzystując mechanizmy komórki gospodarza. Efektem tego procesu jest niekontrolowany podział komórek naskórka, który prowadzi do powstania widocznej, wyniosłej zmiany skórnej, czyli kurzajki.
Wirus HPV nie pozostaje w organizmie na zawsze, a jego obecność może być tymczasowa. Wiele infekcji HPV ustępuje samoistnie dzięki reakcji układu odpornościowego. Jednak niektóre typy wirusa są bardziej oporne, a układ immunologiczny nie potrafi sobie z nimi skutecznie poradzić, co skutkuje utrzymywaniem się kurzajek przez długi czas. Zjawisko to jest szczególnie widoczne u osób z obniżoną odpornością. Czynniki takie jak stres, niedobory żywieniowe, choroby przewlekłe czy przyjmowanie leków immunosupresyjnych mogą osłabiać zdolność organizmu do walki z wirusem, sprzyjając jego rozwojowi i manifestacji w postaci kurzajek.
Warto podkreślić, że kurzajki nie są chorobą genetyczną, a ich powstawanie jest wynikiem infekcji wirusowej. Wirus HPV jest transmitowany głównie przez bezpośredni kontakt skóra do skóry. Może to być kontakt z osobą zakażoną lub dotykanie powierzchni zanieczyszczonych wirusem, takich jak podłogi w miejscach publicznych (baseny, siłownie, szatnie), wspólne ręczniki czy inne przedmioty osobistego użytku. Szczególnie sprzyjającym środowiskiem dla przetrwania wirusa jest wilgoć, dlatego miejsca te stanowią potencjalne ogniska zakażeń.
Gdzie najczęściej pojawiają się kurzajki na ciele?
Szczególnym rodzajem kurzajek są brodawki podeszwowe, które pojawiają się na stopach, głównie na piętach i podeszwach. Ze względu na nacisk wywierany podczas chodzenia, często rosną one do wewnątrz, stając się bolesne i utrudniając poruszanie się. Mogą mieć charakterystyczny punktowy układ, gdzie w centrum widoczne są drobne, czarne kropeczki – są to zatkane naczynia krwionośne. Brodawki podeszwowe są również bardzo zaraźliwe i łatwo przenoszą się w wilgotnych środowiskach, takich jak baseny czy sauny.
Kurzajki mogą również pojawić się na łokciach i kolanach, szczególnie u dzieci, które często eksponują te obszary ciała podczas zabawy. W tych miejscach zmiany mogą być mniej bolesne, ale równie uciążliwe estetycznie. Czasami brodawki mogą pojawić się na twarzy, zwłaszcza w okolicy ust i nosa. W tych przypadkach są one szczególnie widoczne i mogą budzić duży dyskomfort. Brodawki na twarzy są często mniejsze i gładsze niż te na dłoniach czy stopach. Należy pamiętać, że wirus HPV może atakować również błony śluzowe, prowadząc do powstania brodawek płciowych (kłykcin kończystych), które wymagają specjalistycznej diagnostyki i leczenia.
Dlaczego kurzajki są zaraźliwe i jak się rozprzestrzeniają?
Kurzajki są zmianami skórnymi wywoływanymi przez wirus brodawczaka ludzkiego (HPV), który jest wysoce zaraźliwy. Zaraźliwość ta wynika z faktu, że wirus może przetrwać poza organizmem człowieka na różnych powierzchniach i przedmiotach. Głównym sposobem transmisji jest bezpośredni kontakt ze skórą osoby zakażonej, na której znajdują się aktywne brodawki. Dotknięcie kurzajki, a następnie przetarcie własnej skóry, może prowadzić do zakażenia.
Wirus HPV może łatwo rozprzestrzeniać się w miejscach, gdzie panuje wilgoć i jest duża liczba osób, które mogą mieć kontakt ze sobą lub ze wspólnymi powierzchniami. Baseny kąpielowe, publiczne prysznice, siłownie, sauny, a także wspólne ręczniki czy maty do ćwiczeń stanowią idealne środowisko do transmisji wirusa. Drobne uszkodzenia skóry, takie jak skaleczenia, zadrapania czy otarcia, ułatwiają wirusowi wniknięcie do organizmu. Dlatego osoby z tendencją do pękania skóry, na przykład na piętach, są bardziej narażone na infekcję brodawkami podeszwowymi.
Co więcej, wirus HPV jest w stanie samoistnie rozsiewać się po ciele osoby zainfekowanej. Poprzez drapanie lub pocieranie istniejącej kurzajki, można przenieść wirusa w inne miejsca na skórze, prowadząc do powstania nowych zmian. Jest to tzw. auto-zakażenie. Dlatego tak ważne jest, aby nie drapać i nie próbować samodzielnie wycinać kurzajek, ponieważ może to prowadzić do ich rozsiewu i powstawania nowych ognisk infekcji. Okres inkubacji wirusa jest zmienny, co oznacza, że od momentu zakażenia do pojawienia się widocznej kurzajki może minąć od kilku tygodni do nawet kilku miesięcy. W tym czasie osoba może nieświadomie zarażać innych.
Czy kurzajki są groźne dla zdrowia i kiedy należy się martwić?
Kurzajki same w sobie, wywołane przez większość typów wirusa HPV, zazwyczaj nie stanowią bezpośredniego zagrożenia dla zdrowia. Są to łagodne zmiany skórne, które mogą być uciążliwe, bolesne, a także stanowić problem estetyczny. Jednakże, w rzadkich przypadkach, niektóre typy wirusa HPV są związane z podwyższonym ryzykiem rozwoju nowotworów, zwłaszcza raka szyjki macicy, odbytu, gardła czy prącia. Te groźne typy wirusa HPV atakują przede wszystkim błony śluzowe, a nie skórę w typowy sposób tworząc kurzajki. Ważne jest rozróżnienie między brodawkami skórnymi a zmianami o charakterze onkogennym.
Istnieją jednak sytuacje, kiedy pojawienie się kurzajek powinno wzbudzić niepokój i skłonić do konsultacji z lekarzem. Należy zgłosić się do specjalisty, jeśli:
- Kurzajki szybko się mnożą lub rozprzestrzeniają na nowe obszary ciała.
- Zmiany są bardzo bolesne, krwawią lub wykazują oznaki infekcji bakteryjnej (zaczerwienienie, obrzęk, gorączka).
- Kurzajki pojawiają się na twarzy, w okolicach narządów płciowych lub odbytu.
- Osoba z kurzajkami ma osłabiony układ odpornościowy (np. z powodu HIV/AIDS, chorób autoimmunologicznych, chemioterapii).
- Zmiany mają nietypowy wygląd – są szybko rosnące, nieregularne, zmieniają kolor, swędzą.
- Kurzajki nie ustępują pomimo prób leczenia domowymi sposobami lub po kilku miesiącach.
W takich przypadkach lekarz może zlecić dodatkowe badania diagnostyczne, aby wykluczyć inne schorzenia skóry lub ocenić, czy nie doszło do infekcji szczególnie groźnymi typami wirusa HPV. W przypadku brodawek płciowych, spowodowanych przez typy HPV o wysokim potencjale onkogennym, konieczna jest niezwłoczna konsultacja lekarska. Regularne badania profilaktyczne, takie jak cytologia u kobiet, mogą pomóc we wczesnym wykryciu zmian przednowotworowych.
Jakie są skuteczne metody leczenia dostępnych na kurzajki?
Leczenie kurzajek jest zazwyczaj skuteczne, choć wymaga cierpliwości i konsekwencji, ponieważ wirus HPV może być trudny do całkowitego wyeliminowania z organizmu. Wybór metody terapeutycznej zależy od lokalizacji, wielkości, liczby kurzajek oraz stanu zdrowia pacjenta. Istnieje wiele opcji leczenia, zarówno domowych, jak i dostępnych w gabinecie lekarskim. Dostępne preparaty bez recepty, takie jak płyny, lakiery czy plastry zawierające kwas salicylowy lub mocznik, działają poprzez stopniowe złuszczanie naskórka, usuwając warstwę po warstwie zmienioną tkankę. Stosowanie ich wymaga regularności i ostrożności, aby nie uszkodzić zdrowej skóry wokół kurzajki.
Inną popularną metodą jest krioterapia, czyli zamrażanie kurzajek ciekłym azotem. Zabieg ten przeprowadza lekarz lub kosmetyczka i polega na aplikacji bardzo niskiej temperatury do zmiany, co powoduje zniszczenie zainfekowanych komórek. Po zabiegu tworzy się pęcherz, a następnie kurzajka odpada. Czasami konieczne jest powtórzenie zabiegu kilkukrotnie. Laseroterapia to kolejna skuteczna metoda, wykorzystująca promień lasera do precyzyjnego usuwania zmian. Metoda ta jest zazwyczaj bezbolesna, ale może być droższa niż inne opcje.
W przypadku trudnych do leczenia lub rozległych kurzajek, lekarz dermatolog może zastosować metody takie jak elektrokoagulacja (wypalanie prądem) lub chirurgiczne wycięcie zmiany. W niektórych przypadkach stosuje się również leczenie farmakologiczne, w tym leki o działaniu immunomodulującym, które mają na celu stymulację układu odpornościowego do walki z wirusem HPV. Niekiedy w leczeniu kurzajek pomocne są również preparaty zawierające imikwimod lub podofilotoksynę, które działają bezpośrednio na komórki wirusowe. Ważne jest, aby przed podjęciem decyzzy o konkretnej metodzie leczenia skonsultować się z lekarzem, który dobierze najodpowiedniejsze rozwiązanie dla danego przypadku.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Skuteczna profilaktyka jest kluczowa, aby zminimalizować ryzyko zarażenia wirusem HPV i tym samym zapobiec powstawaniu nowych kurzajek. Podstawowym elementem profilaktyki jest unikanie bezpośredniego kontaktu z osobami posiadającymi widoczne brodawki. Należy również zachować szczególną ostrożność w miejscach publicznych o podwyższonym ryzyku infekcji, takich jak baseny, siłownie czy sauny. W tych miejscach zaleca się noszenie obuwia ochronnego, aby uniknąć kontaktu stóp z potencjalnie zakażonym podłożem.
Higiena osobista odgrywa niebagatelną rolę. Regularne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z miejsc publicznych lub po kontakcie z osobami, które mogą być zakażone, pomaga usunąć wirusa z powierzchni skóry. Ważne jest, aby nie dzielić się ręcznikami, ubraniami czy innymi przedmiotami osobistego użytku, ponieważ wirus HPV może przetrwać na tych przedmiotach. Dbając o dobrą kondycję skóry, zapobiegamy powstawaniu mikrourazów, które ułatwiają wirusowi wniknięcie do organizmu. Regularne nawilżanie skóry, zwłaszcza dłoni i stóp, może pomóc w utrzymaniu jej w dobrej kondycji.
Dla osób z osłabionym układem odpornościowym, profilaktyka jest szczególnie ważna. Wzmocnienie odporności poprzez zdrową dietę, odpowiednią ilość snu i regularną aktywność fizyczną może pomóc organizmowi w zwalczaniu infekcji wirusowych, w tym HPV. Warto również pamiętać o szczepieniach przeciwko wirusowi HPV. Chociaż szczepienia te są przede wszystkim skierowane na zapobieganie nowotworom związanym z wirusem HPV, mogą one również zmniejszyć ryzyko zarażenia typami wirusa powodującymi brodawki skórne. W przypadku osób, które już miały kurzajki, konsekwentne stosowanie się do zasad profilaktyki jest kluczowe, aby zapobiec nawrotom choroby i rozprzestrzenianiu się wirusa.

